Лапароскопия в урологии
Для каких операций лапароскопия заменила открытый традиционный метод в урологии?
Для следующих хирургических процедур лапароскопия заменила открытые хирургические операции в урологии, как метод выбора у здоровых пациентов без анатомических аномалий и внутрибрюшных спаек.
- Лапароскопическая пластика при гидронефрозе при обструкции лоханочно-мочеточникового сегмента.
Соединение почечной лоханки (здесь накапливается моча, образующаяся в почке) и мочеточника (трубка, соединяющая почку с мочевым пузырем) может быть заблокировано. Это состояние называется обструкцией лоханочно-мочеточникового сегмента. В большинстве случаев обструкция лоханочно-мочеточникового сегмента является врожденным сужением, то есть люди рождаются с этой аномалией. Также причиной обструкции лоханочно-мочеточникового сегмента является дополнительный сосуд нижнего полюса почки, который может сдавливать мочеточник, приводя к обструкции лоханочно-мочеточникового сегмента. Хотя чаще всего обструкцию лоханочно-мочеточникового сегмента диагностируют у маленьких детей, но она может долгое время не причинять беспокойства и выявляться в старшем возрасте. Боль в пораженной почке обычно беспокоит время от времени, особенно после употребления большого количества жидкости из-за растяжения собирательной системы почки выше места обструкции.
Традиционно обструкцию лоханочно-мочеточникового сегмента устраняли посредством открытой операции. Результаты этой операции были очень хороши, но с другой стороны остается проблема большого разреза, который может быть причиной сильных болей, медленного восстановления и косметически не привлекателен. В последние годы были предприняты попытки восстановления лоханочно-мочеточникового сегмента, используя эндоскопические методики (операцию выполняли через мочевой пузырь без разрезов кожи). Преимущество этих операций состоит в отсутствии разрезов кожи, но по данным литературы положительный результат составляет приблизительно на 10 – 20 % меньше по сравнению с результатами лапароскопической операции по восстановлению лоханочно-мочеточникового сегмента.
Лапароскопическая пластика при гидронефрозе дает возможность восстановить лоханочно-мочеточниковый сегмент без большого разреза и осложнений с ним связанных. Лапароскопическая пиелопластика проходит под общим наркозом (пациент спит). Выполняют четыре маленьких разреза кожи, через которые вводят троакары. Для того, чтобы восстановить проходимость лоханочно-мочеточникового сегмента используют специальные инструменты и телескопические камеры.
В конце операции внутри восстановленного сегмента оставляют стент (небольшая пластмассовая трубочка), чтобы рубцовая ткань, формирующаяся при заживлении, снова не спровоцировала обструкцию. Впоследствии, стент удаляют.
- Лапароскопическая нефрэктомия
Лапароскопическая нефрэктомия – это лапароскопическая операция по полному удалению почки.
Почку удаляют при полном нарушении ее функции или из-за развития опухоли. Целью операции является удаление почки и окружающей ее жировой ткани (при подозрении на рак почки).
Традиционную нефрэктомию выполняют через большой разрез брюшной стенки. Недостатки этого метода – это существенный болевой синдром, что приводит к необходимости дополнительных дней пребывания в больнице, и длительный период восстановления.
Лапароскопическая нефрэктомия, напротив, выполняется через небольшие разрезы, через которые вводят троакары, позволяющие осуществить доступ к почке. Используются специальные инструменты, включая телескопическую камеру, для улучшения визуализации, которые повышают точность и улучшают результаты лапароскопической операции.
Существуют определенные противопоказания к лапароскопическому доступу при удалении почки, которые включают опухоль почки больших размеров или, если существует опасность распространения опухоли за пределы почки.
Лапароскопическую нефрэктомию выполняют под общим наркозом (это означает, что пациент спит). Длится лапароскопическая нефрэктомия приблизительно около 2 часов. Пациенты после лапароскопической нефрэктомии проводят в больнице в среднем 2-3 дня. Преимущества лапароскопической нефрэктомии состоят в снижении послеоперационных осложнений, связанных с раной, меньше выражен болевой синдром, сокращается период, необходимый для восстановления после операции, по сравнению с открытой нефрэктомией.
Результаты лапароскопического удаления почки по поводу злокачественной опухоли сопоставимы с результатами открытой нефрэктомии.
- Лапароскопическая радикальная простатэктомия
Традиционно, радикальная простатэктомия выполняется через единственный разрез, который начинается от лобковой кости и заканчивается чуть ниже пупка. При лапароскопической радикальной простатэктомии выполняют пять небольших разрезов, через которые вводят троакары и лапароскоп.
У некоторых мужчин может использоваться нервосохраняющий метод лапароскопической радикальной простатэктомии. Сохраняют нервы, которые отвечают за наличие эректильной функции у мужчины. Цель этого хирургического метода состоит: во-первых – лечение рака предстательной железы у пациента, а также максимальное сохранение эректильной функции после операции. По данным хирургической литературы можно сделать вывод, что при сохранении нервов повышается частота спонтанных эрекций, а также быстрее восстанавливается нормальное мочеиспускание.
Возможность выполнения пациенту нервосохраняющей лапароскопической простатэктомии зависит от нескольких факторов. Наиболее важным фактором является тип рака предстательной железы. Это определяется тремя основными характеристиками:
- Начальный уровень PSА
- Шкала Глиссона (по данным биопсии определяет степень дифференцировки рака предстательной железы)
- Данные пальцевого ректального исследования предстательной железы
Нервосберегающая операция не показана для мужчин с уровнем PSA> 10 нг/мл или с первичной оценкой по шкале Глиссона больше 4. Для этих пациентов методом выбора является обычный метод лапароскопической простатэктомии без сохранения нервов.
Лапароскопическую простатэктомию выполняют под общим наркозом. Лапароскопическая простатэктомия длится приблизительно около трех часов. Пациенты после лапароскопической простатэктомии проводят в больнице, в среднем, 2 – 3 дня, что значительно меньше, чем после открытой радикальной простатэктомии. В мочевой пузырь через уретру (мочеиспускательный канал) пациента после лапароскопической простатэктомии вводят мочевой катетер, который находится в мочевом пузыре в течение недели. Через неделю пациенты обращаются к врачу для исследования процесса мочеиспускания. Это включает удаление катетера, затем ждут до тех пор, пока не восстановится нормальное мочеиспускание. Только после этого пациент возвращается домой. Если Вы живете очень далеко от больницы, то возможны альтернативные варианты развития событий.
Плюсы лапароскопической простатэктомии состоят в следующем:
- улучшение визуализации
- уменьшение послеоперационного болевого синдрома
- более короткий период пребывания в больнице
- быстрое возвращение к привычному образу жизни.
- Почечные кисты
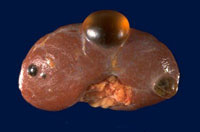
Почечные кисты очень распространены и встречаются у 50% взрослых. Распространенность кист почек увеличивается с возрастом. У 2/3 населения старше 80 лет при исследовании методами лучевой диагностики находят кисты почек. Причины появления кист в почках неизвестны.
Кисты почек делятся на простые кисты и сложные. Сложные кисты подозрительны на развитие почечно-клеточного рака в стенке кисты. Доброкачественные кисты практически никогда не перерождаются в более подозрительную кисту. Компьютерной томографии (КТ) или ультразвукового исследования (УЗИ) обычно достаточно для того, чтобы диагностировать доброкачественную кисту в почке. Если при УЗИ возникают какие-либо вопросы, то КТ дает всю необходимую информацию (и наоборот).
Кисты могут достигать больших размеров и быть причиной дискомфорта для пациентов.
Кисты могут причинять боль из-за:
- роста и растяжения стенки кисты
- давления на почку
- давления на дренажную систему почки, вызывая обструкцию
- давления на другие органы (желудок, кишечник)
Мы получили хорошие результаты при лапароскопическом лечении всех видов кист, включая:
- кисты очень больших размеров
- множественные кисты в почке (поликистоз)
- кисты, расположенные глубоко в ткани почки.
Действительно ли лапароскопия в урологии может применяться при лечении злокачественных опухолей (рака)?
Опасения, которые задержали применение лапароскопических операций при лечении рака, были связаны с тем, что снизится уровень выживаемости и выздоровления пациентов. Возникали вопросы об адекватности удаления опухоли, возможности метастазирования рака и неадекватного удаления пораженных лимфатических узлов при лапароскопических операциях, и в связи этим развитие ранних рецидивов злокачественной опухоли. Кроме того, некоторые ранние результаты исследований позволили предположить увеличение уровня имплантации клеток опухоли в места введения троакаров, которые связаны с прямым контактом опухоли с местом ввода троакара или биологическими факторами (например, пневмоперитонеум) и стимулируют развитие рака. Однако при осторожном лапароскопическом удалении рака, без инсеминации клетками опухоли, сообщают о результатах эквивалентных результатам открытых операций.
Какие осложнения связаны с лапароскопией в урологии?
При каждой лапароскопической процедуре возможны традиционные, хорошо описанные осложнения, как и при открытых операциях. Однако при лапароскопических операциях возможны уникальные, редкие осложнения, которые могут быть опасны для жизни. Лечение некоторых из этих осложнений требует преобразования лапароскопической операции в открытую.
- Грыжа или кровотечение из места введения троакаров. Кровотечение возникает при проколе кровеносного сосуда (например, при расширенных пупочных венах у пациентов с заболеваниями печени). Грыжи могут возникать в 12 миллиметровом разрезе в месте введения троакара и могут привести к непроходимости тонкого кишечника.
- Случайное ранение лапароскопическими инструментами и ретракторами, особенно тепловые ожоги или пропущенное ранение тонкой кишки. Одно из наиболее опасных осложнений – это пропущенная рана тонкой кишки во время введения лапароскопа или троакаров.
- Осложнения, связанные с пневмоперитонеумом (углекислый газ), особенно попадание углекислого газа в крупный кровеносный сосуд (СО2 эмболия).
- Ранение мочевого пузыря или желудка при введении иглы Вереша (частоту этого осложнения можно свести к минимуму, если соблюдать следующие правила: пациент должен до операции опорожнить мочевой пузырь, в мочевой пузырь вводят катетер для дренажа мочи, в желудок вводят назогастральный зонд, чтобы дренировать его содержимое).
- Кишечная непроходимость при смещении зажимов и хирургических скрепок. Кишечная непроходимость может осложнить и открытую операцию, но чаще происходит после лапароскопических операций.
О каких специфических осложнениях лапароскопических операций я должен знать?
Некоторые осложнения, связанные с лапароскопическими операциями, сопутствуют оперативному вмешательству независимо от методики доступа.
Существуют ли какие-нибудь осложнения, связанные с анестезией?
Есть несколько важных анестезиологических факторов, которые необходимо учитывать при выборе лапароскопической операции:
- Для адекватного расслабления брюшной стенки при лапароскопической операции требуется общий наркоз, тогда как некоторые традиционные открытые операции могут быть выполнены под перидуральной или даже местной анестезией.
- Создание пневмоперитонеума, введение углекислого газа, может привести к нарушениям работы сердечно-сосудистой и дыхательной систем. Первый метод борьбы с этими осложнениями состоит в уменьшении давления при введении углекислого газа. Но иногда хирург преобразует лапароскопическую операцию в открытую операцию в связи только с этими побочными эффектами.
- Нарушения работы сердечно-сосудистой системы включают: ослабление наполнения сердца кровью и снижение сердечного выброса из-за повышения внутрибрюшного давления и эффекта углекислого газа на параметры дыхания. При попадании углекислого газа при нагнетании его в брюшную полость в кровеносный сосуд может возникнуть воздушная эмболия, которая может привести к сердечно-сосудистой недостаточности или сердечному приступу.
- Нарушения работы дыхательной системы: повышение внутрибрюшного давления может переместить диафрагму, что приводит к уменьшению объема легких или коллапсу легкого. Поглощение углекислого газа брюшиной может стать причиной повышения концентрации углекислого газа в крови и ацидозу, и у 17% пациентов привести к нарушениям сердечного ритма. Углекислый газ, нагнетаемый в брюшную полость, может проникнуть в подкожные ткани и стать причиной пневмомедиастинума (воздух в средостении, область, расположенная между двумя легкими) или подкожной эмфиземы (воздух в подкожных тканях).
В какие сроки я буду выписан домой после лапароскопической урологической операции?
После основных лапароскопических операций пациенты могут возвратиться домой в тот же день или на следующий день.
Критерии для выписки пациента после лапароскопической операции включают:
- отсутствие тошноты и рвоты (которые характерны для лапароскопических операций вследствие пневмоперитонеума)
- нормализация мочеиспускания
- адекватный контроль послеоперационных болей при помощи обезболивающих таблеток.
Пациенты в течение двух недель после лапароскопической операции должны избегать подъема тяжестей, так как это может привести к развитию послеоперационных грыж в местах введения троакаров.
Будущее лапароскопии в урологии: роботассистированная хирургия и эндоскопическая хирургия через естественные отверстия (NOTES).
Методики лапароскопических операций продолжают развиваться с акцентом на минимизацию, то есть использованию меньшего количества разрезов для введения троакаров и возможностей хирургии без видимых разрезов.
Существуют две основных области развития лапароскопических операций:
- эндоскопические операции через естественные отверстия (NOTES)
- роботассистированные лапароскопические операции (Да Винчи).
NOTES: Цель состоит в том, чтобы использовать естественные отверстия (полость рта, анус, влагалище) для введения инструментов в брюшную полость, таким образом, избежать любых внешних разрезов у пациента. В 2005 году в Индии сообщили об удалении аппендикса через желудок. В 2007 году появилось первое сообщение об удалении желчного пузыря через трансвагинальный доступ. На сегодняшний момент эндоскопические операции через естественные отверстия являются экспериментальным методом лечения, но – это область интенсивного исследования во всем мире.
Роботассистированные лапароскопические операции: Ограниченная свобода движений лапароскопических инструментов и недостатки визуализации стимулировали развитие роботассистированных операций, возможности которых позволяют восстановить традиционную трехмерную визуализацию и эргономичность движения инструментов. Первым роботом, одобренным FDA, стал робот Да Винчи. Однако ограничением к его широкому применению является высокая стоимость, которая составляет 2,5 миллиона долларов.
Заключение:
Освоение лапароскопии в урологии изменило хирургическую практику, и в настоящее время данная методика является фундаментальным компонентом современной медицины.
Для некоторых процедур в урологии преимущества лапароскопии очевидны, но пациенты должны понимать, что в некоторых случаях лапароскопические операции противопоказаны. Некоторые пациенты не доверяют лапароскопическим операциям и требуют проведения открытой операции. Ключевым моментом является качество жизни пациента, так как лапароскопические операции это альтернативный метод оперативного вмешательства. Основная задача – обеспечить развитие новых технологий как безопасных методов лечения. Данные проспективных рандомизированных исследований относительно многих лапароскопических операций все еще изучаются и накапливаются, и пациенты должны понимать, что при внедрении новых технологий и оборудования существует риск развития осложнений. Но риск осложнений существует при любом хирургическом вмешательстве. Однако пациенты должны знать, что для сложных лапароскопических операций необходимо найти хирурга с соответствующей квалификацией. В конечном итоге преимущества лапароскопия в урологии в каждом конкретном случае зависит от ряда факторов, включая квалификацию и опыт хирурга, предпочтения пациента, экономические затраты, состояние здоровья пациента и возможности специализированной технологии и оборудования.