Туберкулез яичка
Возбудитель туберкулеза яичка – микобактерия туберкулеза
Заражение микобактерией туберкулеза происходит воздушно-капельным путем. Бактерии попадают в альвеолы легких. Вероятность развития туберкулеза после инфицирования составляет 5-10%. В 50% случаев активный процесс развивается в течение 2 лет после инфицирования. Развитие заболевания зависит от баланса между клеточным звеном иммунной системы организма и возбудителем туберкулеза. При снижении иммунной защиты организма развивается туберкулез.
Как развивается туберкулез яичка?
Туберкулез мочеполовой системы развивается в результате метастатического распространения микобактерий гематогенным путем из первичных очагов, расположенных в легких. Изолированный туберкулезный эпидидимит чаще всего встречается у детей – скорее всего, как результат гематогенного распространения инфекции из первичных очагов, потому что, как правило, является изолированной находкой без вовлечения в патологический процесс мочевой системы. У взрослых чаще наблюдается туберкулезный эпидидимоорхит, развивающийся как результат прямого распространения инфекции из мочевой системы. Сначала в воспалительный процесс вовлекается придаток яичка, потом контактным путем распространяется на яичко и семявыносящий проток. Также описываются единичные случаи передачи микобактерии туберкулеза половым путем.
Что происходит при туберкулезе яичка?
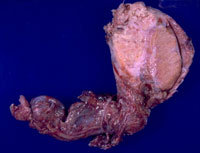
Туберкулезный эпидидимит начинается с хвостовой части придатка. В придатке яичка формируются гранулематозные очаги, в дальнейшем они могут подвергаться казеозному некрозу, а в исходе процесса формируются фиброз и кальцификация хвоста придатка яичка. При распространении патологического процесса поражается весь придаток, затем в воспалительный процесс вовлекается и яичко. Чаще встречается односторонний эпидидимоорхит, реже – двусторонний.
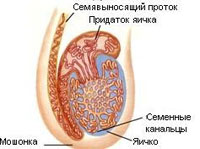
Рис.1.Строение яичка
Симптомы туберкулеза яичка
Туберкулез яичка чаще встречается у сексуально активных мужчин в возрасте от 20 до 40 лет.
Общие симптомы туберкулеза яичка включают: потерю аппетита, вплоть до анорексии, потерю веса, слабость и быструю утомляемость, ночную потливость, температуру.
Характерным признаком туберкулеза яичка является болезненное увеличение одной из стороны мошонки. В тяжелых случаях могут формироваться свищи, открывающиеся на коже мошонки. Проблемы мочеиспускания, как правило, отсутствуют. Симптомы дизурии появляются при вовлечении в патологический процесс почек, мочевого пузыря, предстательной железы.
При осмотре мошонки врач может обнаружить свищевые отверстия. При пальпации мошонки определяется увеличенное в размерах плотное на ощупь содержимое без возможности определить границы яичка и придатка.
Туберкулез яичка является причиной бесплодия у мужчин. Воспаление может влиять на выработку качественной спермы или вызывать обтурационную аспермию.
Диагностика туберкулеза яичка
Рутинные тесты: общий анализ крови и мочи, туберкулиновая проба, биохимический анализ крови.
Культуральное исследование, полимеразная цепная реакция (ПЦР), люминисцентная и флюоресцентная микроскопия мазков используются для выявления кислотоустойчивых бактерий. Материалом для исследования являются моча, семенная жидкость.
Анализ семенной жидкости (спермограмма) позволяет выявить нарушения качественного и количественного состава спермы.
Рентгенологические методы исследования органов грудной клетки и органов забрюшинного пространства, внутривенная урография и микционная цистография, нередко позволяют выявить туберкулезные изменения в других органах.
Одним из наилучших методов визуализации содержимого мошонки является ультразвуковое исследование (УЗИ).
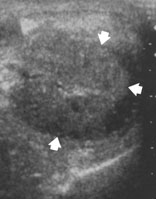
УЗИ признаки туберкулеза яичка: диффузные или узелковые, однородные или неоднородные гипоэхогенные изменения в увеличенных придатке и яичке. Такое разнообразие УЗИ признаков объясняется вариабельностью возможных патологических процессов в яичке и придатке яичка (казеозный некроз, гранулемы, фиброз, кальцификация) (рис.2.)
Рис.2. УЗИ мошонки. На рисунке визуализируется узелковое неоднородное гипоэхогенное увеличение придатка яичка.
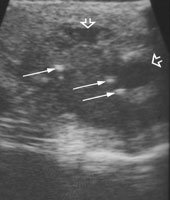
Другие УЗИ признаки туберкулеза яичка: утолщение кожи мошонки, гидроцеле (водянка яичка), внутримошоночные кальцификаты, абсцесс мошонки, свищи мошонки (рис.3). А при допплерографии мошонки выявляется усиление кровотока в сосудах придатка и яичка (рис.4).
Рис.3. Туберкулезный эпидидимоорхит. На рисунке визуализируется абсцессы и кальцификаты в увеличенном придатке яичка.
Рис.4. Допплерография мошонки. На рисунке визуализируется усиленный кровоток в придатке и яичке.
Также для диагностики туберкулеза яичка могут использоваться компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Признаки туберкулеза яичка при КТ и МРТ такие же, как и при УЗИ, однако данные методики обладают более высокой разрешающей способностью.
Аспирационная диагностическая пункция яичка и эпидидимиса малоинвазивная методика, играющая основную роль в диагностике туберкулеза яичка. Полученный при аспирации материал подвергается микроскопическому и гистологическому исследованию. Кислотоустойчивые бактерии выявляются в мазках у 60% пациентов. При гистологическом исследовании определяются характерные туберкулезные гранулемы и неспецифическое воспаление.
Лечение туберкулеза яичка
Медикаментозное лечение туберкулеза яичка длительное, занимает 4-6-месяцев. Требует назначения комплексной комбинированной терапии из 3 и более препаратов. Для лечения используются специальные антитуберкулезные препараты: рифампицин, изониазад, пиразинамид, этамбутол, этионамид, протионамид и др.
Хирургическое лечение туберкулеза яичка требуется в следующих случаях:
- Наличие осложнений эпидидимоорхита: абсцесс, гидроцеле, промежностные свищи;
- Отсутствие эффекта от проводимой антитуберкулезной терапии;
- Если при проведении антитуберкулезной терапии происходит уменьшение болезненности, но остаются узелковые уплотнения содержимого мошонки, и предполагается наличие злокачественного процесса.
При туберкулезе яичка по показаниям могут проводиться следующие операции: дренирование мошонки, эпидидимэктомия, орхитэктомия.